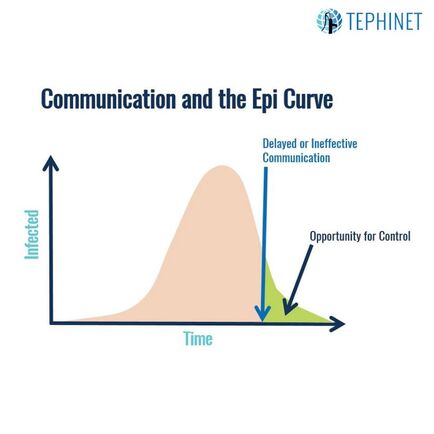
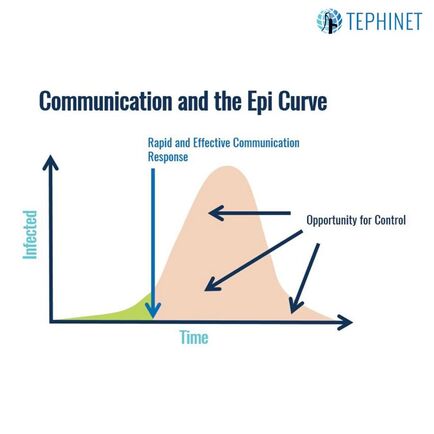
องค์ความรู้ทางระบาดวิทยาภาคสนาม
สถานการณ์ผู้ติดเชื้อ COVID-19 ประเทศไทย อัพเดทรายวัน
|
Update สถานการณ์ผู้ติดเชื้อ SARS-CoV-2 ในประเทศไทยรายวัน (กรมควบคุมโรค สธ.)
|
|
Omicron variants
Omicron (B.1.1.529) Variant ถูกจำแนกได้ครั้งแรกเมื่อวันที่ 11 พ.ย. 2564 ที่ประเทศบอสวานา และ 14 พ.ย. 2564 ที่ประเทศแอฟริกาใต้ และ 10 วันต่อมา (24 พ.ย. 2564) ประเทศแอฟริกาใต้ได้รายงานองค์การอนามัยโลก ว่าพบ SARS-CoV-2 สายพันธุ์ใหม่นี้ ซึ่งไม่ได้เป้นลูกหลานของสายพันธุ์ก่อนหน้า แต่เป็นการวิวัฒนาการของไวรัสเป็นสายพันธุ์ที่ติดง่าย และเพาะบ่มในหลอดลมมากกว่าลงปอด ซ้ำร้ายยังสามารถหลีกหนีภูมิคุ้มกันของร่างกายได้ดีกว่าสายพันธุ์ก่อนหน้า แต่อย่างไรก็ตาม การติดเชื้อในผู้ที่ได้รับวัคซีนแล้ว จะมีอาการแสดงน้อยกว่าผู้ที่ยังไม่ได้ฉีดวัคซีน และมีรายงานว่า การฉีดวัคซีนโควิด 19 เข็มกระตุ้นจะเพิ่มประสิทธิภาพในการลดความรุนแรงของโรคได้
|
สายพันธุ์ย่อย Omicron
BA.1 เป็นสายพันธุ์ย่อยแรกของ Omicron ที่ระบาดไปทั่วโลก (98.5% of all Omicron sequences) มีการเปลี่ยนแปลงของกรดอะมิโนกว่า 30 ตำแหน่ง มีทั้งการขาดหายและการเติมเข้าใน gene (deletions and insertions) ของโปรตีนหนาม (Spike protein) ซึ่งการกลายพันธุ์หลายตำแหน่งนี้ ส่งผลให้ การทำงานของตัวรับของไวรัสในการติดเชื้อเข้าสู่เซลล์ของคน
BA.2 เป็นการกลายพันธุ์ใหม่ที่ต่างจาก BA.1 คือ การที่ไม่ปรากฎ การหายไป (deletion) ของ gene HV69-70 (ซึ่งเป็นลักษณะเด่นของ BA.1) เมื่อ BA.2 ถูกนำมาถอดรหัสพันธุกรรมทั้งจีโนมจากตัวอย่างผู้ติดเชื้อจากทั่วโลกแล้วทั้งสิ้น 10,811 ราย (<0.5%) พบในประเทศไทย 2 ราย(1%) กลายพันธุ์ต่างไปจากสายพันธุ์ดั้งเดิมอู๋ฮั่น ประมาณ 70-80 ตำแหน่ง BA.2 นี้บางครั้งถูกเรียกว่า #สายพันธุ์ล่องหน (Stealth Variant)” เพราะสามารถตรวจ RT-PCR ได้ครบทั้ง 3 ยีนเหมือน Delta เนื่องจากสามารถตรวจพบยีน S ใน BA.2 ได้ด้วยชุดตรวจ RT-PCR ที่มีจำหน่ายในท้องตลาดทั่วไป ทั้งนี้ ศูนย์จีโนมทางการแพทย์ฯ รพ.รามาธิบดี ใช้เทคโนโลยีจีโนไทป์ จึงไม่ประสบปัญหา S target failure (SGTF) สามารถพัฒนาให้ชุดตรวจตรวจจับทั้ง BA.1, BA.2, และ BA.3 และ Delta Alpha Beta Gamma ไปพร้อมกันได้ในหลอดเดียว (single tube reaction) ภายใน 24-48 ชั่วโมง ด้วยค่าใช้จ่ายที่ประหยัดกว่า อย่างไรก็ตาม ยังไม่มีข้อมูลยืนยันชัดเจนทางคลินิกว่ามีอาการรุนแรงกว่าโอไมครอนสายพันธุ์หลัก BA.1 หรือไม่ แต่คาดคะเนจากข้อมูลทางระบาดวิทยาว่าอาจแพร่ติดต่อได้เร็วกว่า Omicron BA.1 อยู่บ้าง
BA.3 มีการกลายพันธุ์ที่เป็นส่วนที่ร่วมของทั้ง BA.1 และ BA.2 เมื่อ BA.3 ถูกนำมาถอดรหัสพันธุกรรมทั้งจีโนมจากตัวอย่างจากทั่วโลกประมาณ 86 ราย (0.5%) ยังไม่พบในประเทศไทย (not detected) กลายพันธุ์ต่างไปจากสายพันธุ์ดั้งเดิม อู๋ฮั่น ประมาณ 55-65 ตำแหน่ง
การคัดกรองทางห้องปฏิบัติการเบื้องต้น เพื่อแยกสายพันธุ์ Delta และ Omicron ออกจากกันจะตรวจโดยวิธี RT-PCR 3 ตำแหน่งบน 3 ยีน โดย
1) Delta จะถูกตรวจด้วย RT-PCR ได้ครบทั้ง 3 genes
2) Omicron สายพันธุ์ BA.1 ตรวจด้วยชุดตรวจ RT-PCR ได้เพียง 2 ใน 3 genes เนื่องจากตรวจไม่พบ S gene หรือมี S target failure (SGTF) เนื่องจากมีการกลายพันธุเกิดการขาดหายไปของกรดอะมิโนตำแหน่งที่ 69-70 (del 69-70) บนโปรตีนหนามจนตัวตรวจจับ (PCR primers) จับ S gene ไม่ได้
BA.2 เป็นการกลายพันธุ์ใหม่ที่ต่างจาก BA.1 คือ การที่ไม่ปรากฎ การหายไป (deletion) ของ gene HV69-70 (ซึ่งเป็นลักษณะเด่นของ BA.1) เมื่อ BA.2 ถูกนำมาถอดรหัสพันธุกรรมทั้งจีโนมจากตัวอย่างผู้ติดเชื้อจากทั่วโลกแล้วทั้งสิ้น 10,811 ราย (<0.5%) พบในประเทศไทย 2 ราย(1%) กลายพันธุ์ต่างไปจากสายพันธุ์ดั้งเดิมอู๋ฮั่น ประมาณ 70-80 ตำแหน่ง BA.2 นี้บางครั้งถูกเรียกว่า #สายพันธุ์ล่องหน (Stealth Variant)” เพราะสามารถตรวจ RT-PCR ได้ครบทั้ง 3 ยีนเหมือน Delta เนื่องจากสามารถตรวจพบยีน S ใน BA.2 ได้ด้วยชุดตรวจ RT-PCR ที่มีจำหน่ายในท้องตลาดทั่วไป ทั้งนี้ ศูนย์จีโนมทางการแพทย์ฯ รพ.รามาธิบดี ใช้เทคโนโลยีจีโนไทป์ จึงไม่ประสบปัญหา S target failure (SGTF) สามารถพัฒนาให้ชุดตรวจตรวจจับทั้ง BA.1, BA.2, และ BA.3 และ Delta Alpha Beta Gamma ไปพร้อมกันได้ในหลอดเดียว (single tube reaction) ภายใน 24-48 ชั่วโมง ด้วยค่าใช้จ่ายที่ประหยัดกว่า อย่างไรก็ตาม ยังไม่มีข้อมูลยืนยันชัดเจนทางคลินิกว่ามีอาการรุนแรงกว่าโอไมครอนสายพันธุ์หลัก BA.1 หรือไม่ แต่คาดคะเนจากข้อมูลทางระบาดวิทยาว่าอาจแพร่ติดต่อได้เร็วกว่า Omicron BA.1 อยู่บ้าง
BA.3 มีการกลายพันธุ์ที่เป็นส่วนที่ร่วมของทั้ง BA.1 และ BA.2 เมื่อ BA.3 ถูกนำมาถอดรหัสพันธุกรรมทั้งจีโนมจากตัวอย่างจากทั่วโลกประมาณ 86 ราย (0.5%) ยังไม่พบในประเทศไทย (not detected) กลายพันธุ์ต่างไปจากสายพันธุ์ดั้งเดิม อู๋ฮั่น ประมาณ 55-65 ตำแหน่ง
การคัดกรองทางห้องปฏิบัติการเบื้องต้น เพื่อแยกสายพันธุ์ Delta และ Omicron ออกจากกันจะตรวจโดยวิธี RT-PCR 3 ตำแหน่งบน 3 ยีน โดย
1) Delta จะถูกตรวจด้วย RT-PCR ได้ครบทั้ง 3 genes
2) Omicron สายพันธุ์ BA.1 ตรวจด้วยชุดตรวจ RT-PCR ได้เพียง 2 ใน 3 genes เนื่องจากตรวจไม่พบ S gene หรือมี S target failure (SGTF) เนื่องจากมีการกลายพันธุเกิดการขาดหายไปของกรดอะมิโนตำแหน่งที่ 69-70 (del 69-70) บนโปรตีนหนามจนตัวตรวจจับ (PCR primers) จับ S gene ไม่ได้
เมื่อเปรียบเทียบการกลายพันธุ์ของ Omicron กับ สายพันธุ์อื่นๆที่ เป็น VOC/VOI
น่าสนใจตรงที่ VOC/VOI ตัวอื่นๆ จะระบาดเป็นวงกว้างมาทดแทน Omicron ได้น่าจะต้อง
1) หลีกหนีภูมิคุ้มกันให้ได้ดีกว่า Omicron (มีการกลายพันธุ์ของ gene สีฟ้า เกือบครบทุก gene 20+ genes)
2) แพร่เชื้อได้ง่ายกว่า Omicron มากๆ (gene สีเขียว อย่างน้อย 5 genes)
ทั้งนี้ Omicron อาจจะกลายเป็น โรคประจำถิ่น ได้ในอนาคต แต่จะเป็นเช่นนั้น ก็ต่อเมื่อ เราไม่ได้เจอกับสายพันธุ์อื่นที่หลีกเลี่ยงการตอบสนองทางภูมิคุ้มกันของสายพันธุ์ก่อนหน้า ซึ่งจากรูป อาจจะมีความเป็นไปได้ ถ้าไม่มีสายพันธุ์ใดที่มีคุณสมบัติโดดเด่นกว่า Omicron และธรรมชาติได้เลือกสรรแล้ว คงต้องรอติดตามเฝ้าดูกันต่อไป
1) หลีกหนีภูมิคุ้มกันให้ได้ดีกว่า Omicron (มีการกลายพันธุ์ของ gene สีฟ้า เกือบครบทุก gene 20+ genes)
2) แพร่เชื้อได้ง่ายกว่า Omicron มากๆ (gene สีเขียว อย่างน้อย 5 genes)
ทั้งนี้ Omicron อาจจะกลายเป็น โรคประจำถิ่น ได้ในอนาคต แต่จะเป็นเช่นนั้น ก็ต่อเมื่อ เราไม่ได้เจอกับสายพันธุ์อื่นที่หลีกเลี่ยงการตอบสนองทางภูมิคุ้มกันของสายพันธุ์ก่อนหน้า ซึ่งจากรูป อาจจะมีความเป็นไปได้ ถ้าไม่มีสายพันธุ์ใดที่มีคุณสมบัติโดดเด่นกว่า Omicron และธรรมชาติได้เลือกสรรแล้ว คงต้องรอติดตามเฝ้าดูกันต่อไป
ช่องทางการติดตามข้อมูลโควิด 19 และวัคซีน
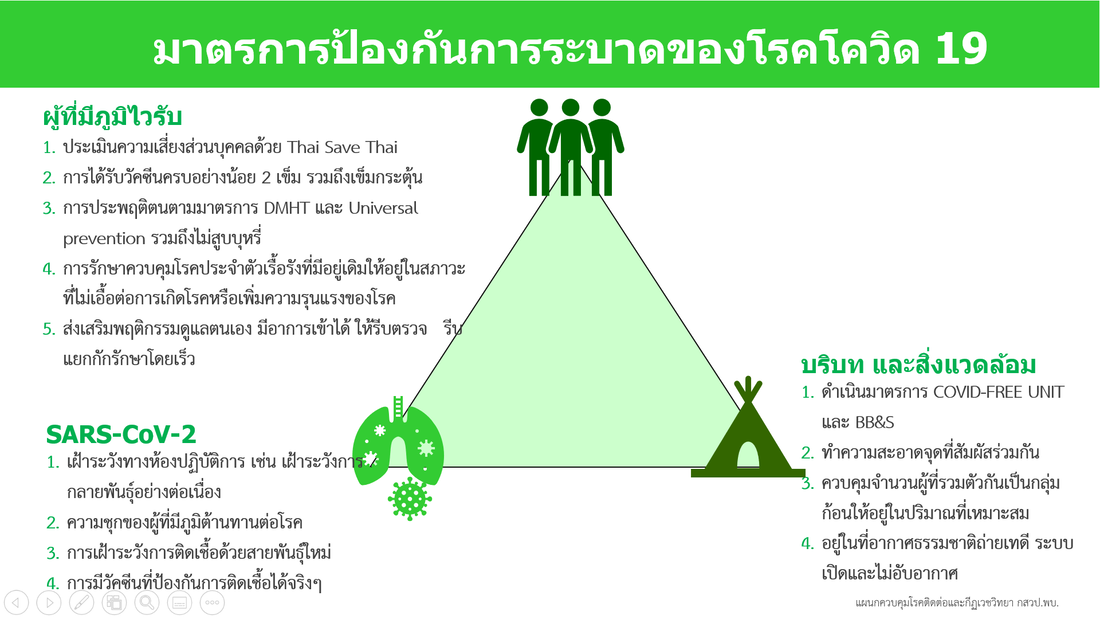
คำแนะนำ/แนวทางสำคัญที่เกี่ยวข้อง
Bubble & Sealโดย กองโรคจากการประกอบอาชีพและสิ่งแวดล้อม
กรมควบคุมโรค สธ. |
5 มาตรการหลัก 10 มาตรการสนับสนุน
เพื่อการป้องกันโควิด
สื่อนำเสนอที่เกี่ยวข้องโรคติดเชื้อไวรัสโคโรนา 2019 (COVID-19)
วัคซีนโควิด-19
สูตรการฉีดวัคซีนของประเทศไทย
|
| ||||||||||||
| หนังสือคำแนะนำการฉีดsinovacในเด็ก 6-17 ปี โดยคกก.โรคติดต่อแห่งชาติ | |
| File Size: | 602 kb |
| File Type: | |
| แนวทางวัคซีนโควิด Pfizer ฝาสีส้มสำหรับเด็ก5-11 ปี | |
| File Size: | 19119 kb |
| File Type: | |
กระทรวงสาธารณสุขได้ประกาศสูตรวัคซีนที่ถูกรับรองและประกาศใช้เป็นทางการ ตามตามคำแนะนำของคณะอนุกรรมการสร้างเสริมภูมิคุ้มกันโรค มติการประชุมคณะกรรมการโรคติดต่อแห่งชาติ และมติที่ประชุมคณะกรรมการบริหารสถานการณ์การแพร่ระบาดของโรคติดเชื้อไวรัสโคโรนา 2019 โดยการให้วัคซีนเข็ม 1 & 2 แบ่งตามกลุ่มอายุ และ การฉีดเข็มกระตุ้น (เข็ม 3 และ เข็ม 4) แบ่งตามสูตรที่ได้รับมาก่อน โดยมีระยะห่างระหว่างเข็ม รายละเอียดตามภาพข้างต้น
หมายเหตุ: การฉีดวัคซีนนอกสูตรที่กำหนด ให้ฉีดวัคซีนเข็มที่ 3 เป็น mRNA vaccine ระยะห่าง 3 เดือนขึ้นไปจากเข็มที่ 2
คณะอนุกรรมการสร้างเสริมภูมิคุ้มกันโรค ยังได้กำหนดแนวทางการให้วัคซีน Moderna ในประเทศไทย เมื่อ 4 พฤศจิกายน 64 ดังนี้
1. กรณีการฉีดวัคซีน Moderna 2 เข็ม กำหนดให้มีระยะห่าง 4 สัปดาห์
2. สามารถฉีดวัคซีน Moderna เป็นเข็มที่ 2 ของสูตรไขว้ต่างๆ ตามหลักการเดียวกับวัคซีน Pfizer ที่ใช้เป็นเข็มที่ 2 ได้
3. สามารถฉีดวัคซีน Moderna เป็นเข็มกระตุ้น ตามหลักการเดียวกับการใช้วัคซีน Pfizer เป็นเข็มกระตุ้นได้
4. สามารถฉีดวัคซีน Moderna สามารถฉีดเป็นเข็มกระตุ้นเป็นเข็มที่ 3 ได้ในทุกสูตร
หมายเหตุ: การฉีดวัคซีนนอกสูตรที่กำหนด ให้ฉีดวัคซีนเข็มที่ 3 เป็น mRNA vaccine ระยะห่าง 3 เดือนขึ้นไปจากเข็มที่ 2
คณะอนุกรรมการสร้างเสริมภูมิคุ้มกันโรค ยังได้กำหนดแนวทางการให้วัคซีน Moderna ในประเทศไทย เมื่อ 4 พฤศจิกายน 64 ดังนี้
1. กรณีการฉีดวัคซีน Moderna 2 เข็ม กำหนดให้มีระยะห่าง 4 สัปดาห์
2. สามารถฉีดวัคซีน Moderna เป็นเข็มที่ 2 ของสูตรไขว้ต่างๆ ตามหลักการเดียวกับวัคซีน Pfizer ที่ใช้เป็นเข็มที่ 2 ได้
3. สามารถฉีดวัคซีน Moderna เป็นเข็มกระตุ้น ตามหลักการเดียวกับการใช้วัคซีน Pfizer เป็นเข็มกระตุ้นได้
4. สามารถฉีดวัคซีน Moderna สามารถฉีดเป็นเข็มกระตุ้นเป็นเข็มที่ 3 ได้ในทุกสูตร
|
| ||||||||||||||||||||||||
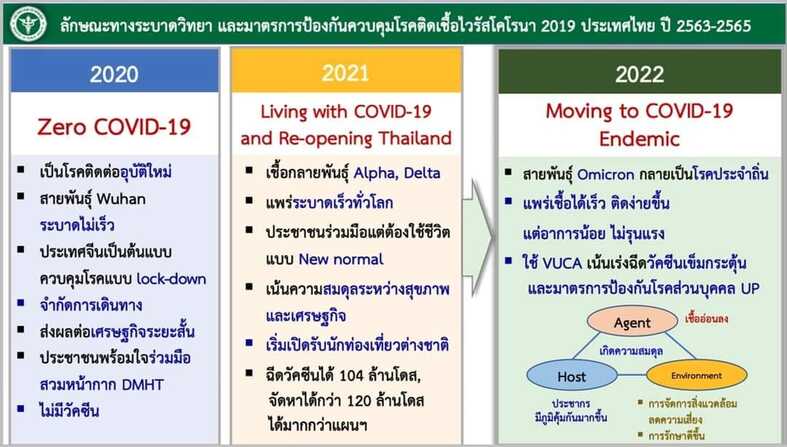
การเปลี่ยนผ่านจาก Epidemic (โรคระบาด) สู่ Endemic (โรคประจำถิ่น)
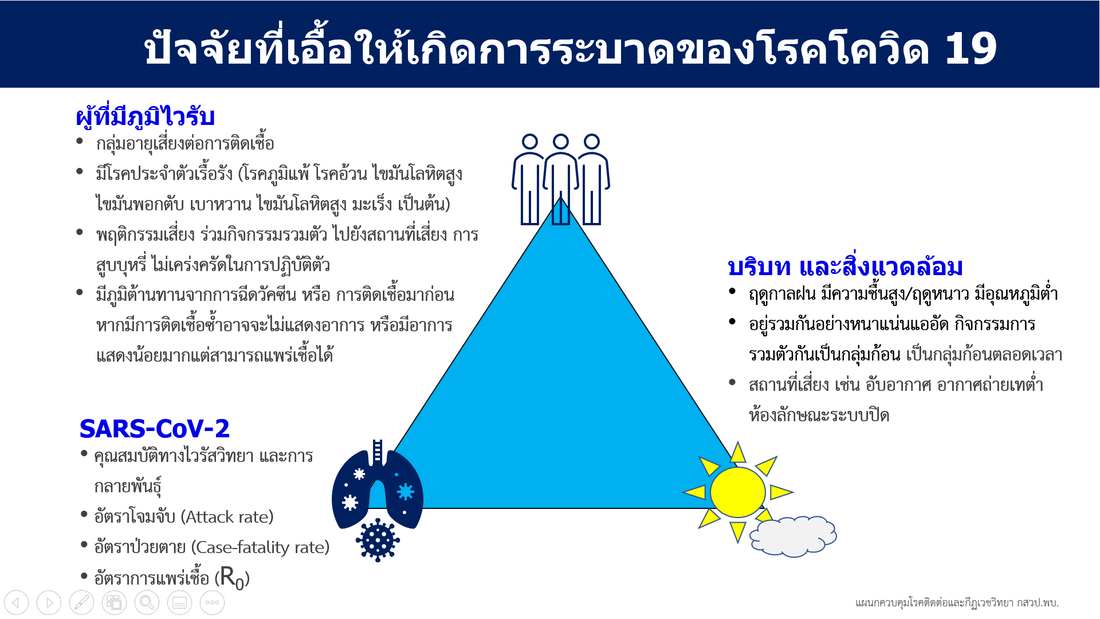
ควรพิจารณาตามองค์ประกอบสามเส้าทางระบาดวิทยาดังนี้
1) Susceptible host (ผู้ที่มีภูมิไวรับต่อโควิด)
1.1) ต้องมีภูมิคุ้มกันเพียงพอ ซึ่งมาจากการฉีดวัคซีนได้จำนวนมากกว่า 90% (แปรผันตาม R0) และหรือ การติดเชื้อในประชากรของเรา ระดับภูมิคุ้มกันต้องมีมากพอที่จะไม่ทำให้เกิดอาการรุนแรง หรือลดโอกาสติดเชื้อซ้ำ หรือลดโอกาสการแพร่เชื้อได้มากๆ หรือ ลดโอกาสที่เชื้อจะอยู่ในร่างกายได้นาน และร้อยละของคนมีภูมิต้องมากพอที่จะลดโอกาสการระบาดแล้วมีอาการรุนแรง (ไม่ใช่ป้องกันการระบาด เพราะป้องกันไม่ได้กับวัคซีนที่ไม่ได้ป้องกันโรค) ดังนั้น ในขณะที่วัคซีนโควิด 19 ยังป้องกันการติดเชื้อไม่ได้ดีนัก แค่ลดความรุนแรง ต้องเร่งนำเข้าวัคซีนที่มีประสิทธิภาพ เช่น วัคซีนแบบพ่น ประชาชนเข้าถึงง่าย มาใช้ร่วมด้วย
1.2) ต้องมีการประเมินระดับความร่วมมือในการดำเนินตามมาตรการหลักในการป้องกันการติดเชื้อด้วย (Universal prevention และ Covid-free setting) เพราะเป็นมาตรการหลักที่ตัดช่องทางการแพร่โรค หากไม่ได้รับความร่วมมือที่ดี >80% ของประชากร หรือ สถานบริการ ก็น่าจะเกิด epidemic ได้อีกเป็นครั้งคราว ใหญ่เล็กขึ้นกับลักษณะสถานบริการหรือกิจกรรมการรวมตัวกัน
1.3) ต้องมีการประเมินความเสี่ยงของประชากร โดยอาศัยข้อมูลทางระบาดวิทยาในพื้นที่ บริบททางสังคม วัฒนธรรมการดำเนินชีวิต หรือปัจจัยทางสังคมอื่นใดที่มาเอื้อให้ประชาชนมีความเสี่ยงต่อการสัมผัสโรค
2 SARS-CoV-2 (เชื้อก่อโรคโควิด) (คาดเดาได้ยาก และต้องเฝ้าดูการกลายพันธุ์)
2.1) ต้องพิจารณาถึงอัตราการแพร่โรค (R0 หรือ transmission rate) ถ้าแพร่โรคได้มาก แต่ไม่รุนแรง ไม่เพิ่มภาระทางด้านสาธารณสุข ก็น่าจะรับได้ หาก แต่ถ้าแพร่โรคได้น้อยคน แต่รุนแรงก็ยากจะรับไหว
2.2) ต้องพิจารณาอัตราป่วยตาย (case-fatality rate) รวมถึงกลุ่มอายุที่มีความเสี่ยงในการเสียชีวิต และการได้รับวัคซีนในการลดความรุนแรงของกลุ่มอายุเสี่ยงนั้นด้วย ถ้าคนแก่เยอะ ไม่ได้รับวัคซีนมากหลายคน ติดเชื้อมานอนโรงพยาบาลกันมาก ตายกันเยอะ ก็ไม่น่าจะเป็นโรคประจำถิ่นในพื้นที่นั้นแล้วในระดับพื้นที่ แต่ถ้าในภาพใหญ่ ต้องมีมาตรการเฉพาะพื้นที่ลงไปจัดการด้วย
2.3) ต้องดูอุบัติการณ์ (Incidence) เพราะบอกความเสี่ยงของของโรค การเกิดโรคในพื้นที่นั้นๆ หากมากกว่าปกติที่เคยเป็นในช่วงใดช่วงหนึ่งของปี ก็ให้พิจารณาถึง ฤดูกาล กิจกรรมทางสังคมร่วมด้วย
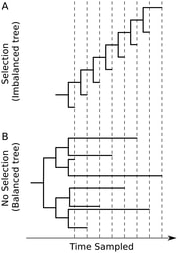
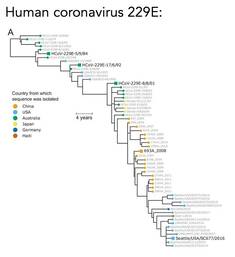
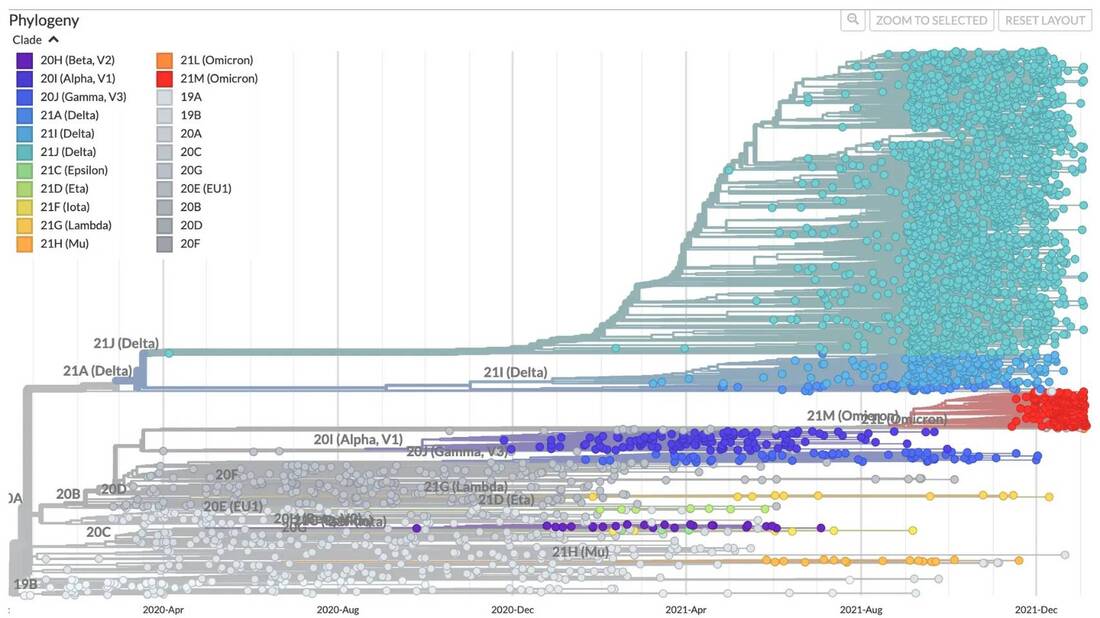
2.4) การกลายพันธุ์ของเชื้อ ซึ่งแน่นอนว่าต้องไม่กลายพันธุ์แล้วมีความรุนแรงในการก่อโรคมากขึ้นทั้งในระยะสั้นและระยะยาว จำต้องเฝ้าดูต่อไป หากมีการระบาดก็ให้ประกาศเป็นการระบาดเฉพาะสายพันธุ์นั้น ในแง่ของไวรัสวิทยา [ดร.อนันต์ จงแก้ววัฒนา กรุณาชี้แนะไว้] อีกประการคือ การวิวัฒนาการของสายพันธุ์ต้องเป็นในลักษณะ Selection (Imbalance phylogenetic tree) จึงจะเป็น endemic (รูปที่ 1A และ รูปที่ 2) เพราะการกลายพันธุ์ของไวรัสเป็นไปในลักษณะกลายพันธุ์รุ่นสู่รุ่น ติดง่ายและเร็วขึ้น แต่ความรุนแรงลดลง แต่หากเป็น No selection (Balance phylogenetic tree) (รูปที่ 1B และ รูปที่ 3)จะเป็นวิวัฒนาการที่คาดเดาได้ยากในธรรมชาติของเชื้อ ซึ่งอาจจะรุนแรงก็ได้
2.5) การดำเนินโรคทั้งในระยะสั้นและระยะยาว หากมีภาวะแทรกซ้อนที่ไม่คืนกลับ หรือ ทำให้ทุกข์ทรมานนาน ทั้งนี้อาจจะขึ้นกับสายพันธุ์ที่กลายไปด้วย ก็พิจารณาประกาศเป็นโรคระบาดเฉพาะสายพันธุ์นั้นๆ
3) Environment (สิ่งแวดล้อม)
3.1) ต้องมีการประเมินความเสี่ยงทางสิ่งแวดล้อม บริบททางสังคม วัฒนธรรมการดำเนินชีวิต หรือปัจจัยทางสังคมอื่นใดที่มาเอื้อต่อการสัมผัสโรค แม้นว่าประชากรจะมีการป้องกันตัวเองดีแล้ว ก็อาจจะสัมผัสโรคได้อีก ซึ่งถ้าควบคุมได้ การจะให้เป็นโรคประจำถิ่นก็ง่ายมาก ซึ่งไทยเราพยายามสร้างวัฒนธรรมการดำเนินชีวิตแบบใหม่คือ New normal อยู่แล้ว แต่ถ้าประชาชนไม่ร่วมมือ (ข้อ 1.3) ก็ต้องบังคับใช้กฎหมายควบคู่ด้วย
3.2) การบังคับใช้กฎหมายทั้งระดับบุคคลและสถานบริการ องค์กร ชุมชน ยังจำเป็นในช่วงเปลี่ยนผ่าน เพราะจะทำให้ข้อ 1) เป็นปัจจัยที่กำหนดจับวางได้ และ ข้อ 2) มีผลทางตรงกับประชากรที่มีความเสี่ยงไปทำให้เชื้อมันอยู่ในสังคมได้ลดลง (ผลทางอ้อมต่อเชื้อ) หากมีกฎหมาย หรือระเบียบข้อบังคับ ใดที่ช่วยลดการแพร่โรค
เมื่อโควิดเป็นโรคประจำถิ่นไปเสียแล้ว จะเกิดอะไรขึ้น
1) ไวรัสยังคงอยู่กับเรา ไม่ได้หายไปไหน เพียงแต่อาจจะไม่ชุกชุมมากมายอย่างตอนระบาดเป็นวงกว้าง
2) ผู้ติดเชื้อจะยังคงมีอยู่ ในปริมาณที่ระบบสาธารณสุขสามารถรองรับได้
3) เมื่อทุกคนฉีดวัคซีนแล้ว การจัดการก็จะเหมือนกับไข้หวัดใหญ่ตามฤดูกาล อาจจะมีผู้ป่วยก็จะเกิดขึ้นมากในหน้าฝน หน้าหนาว และจำนวนผู้ป่วยลดลงในหน้าร้อน
4) การรักษาพยาบาล น่าจะเอาอยู่ ลดความรุนแรง ลดการเสียชีวิต ได้ดีเหมือนอย่างในไข้หวัดใหญ่
5) ประชาชนอาจจะต้องระวังตัวมากขึ้นในการเคร่งครัดในมาตรการ โดยเฉพาะในฤดูการที่มีการระบาด เน้น Distancing; Masking; Hand washing; (ATK) Testing และ Vaccine อาจจะฉีดกันทุกปีต่อจากนี้
6) รัฐอาจจะไม่บังคับหรือเข้มงวดมากกับการบังคับให้ WFH หรือ การคัดกรองไข้และอาการ หรือ การจัดกิจกรรมรวมตัวกัน รวมถึงการสวมหน้ากากในที่สาธารณะ หรือขณะใช้ระบบขนส่งมวลชนสาธารณะ
7) ประชาชนจะชั่งใจได้เองว่า จะป้องกันตนเองระดับไหน จะปฏิบัติตนอย่างไร ตามมาตรการที่เคยเรียนรู้มาก่อนหน้าในช่วงระบาดหนัก เช่น ลดการไปร่วมกิจกรรมการรวมตัวกับคนหมู่มาก เป็นต้น
บทความโดย ดร.นพ.ภพกฤต ภพธรอังกูร แพทย์ระบาดวิทยา
1.1) ต้องมีภูมิคุ้มกันเพียงพอ ซึ่งมาจากการฉีดวัคซีนได้จำนวนมากกว่า 90% (แปรผันตาม R0) และหรือ การติดเชื้อในประชากรของเรา ระดับภูมิคุ้มกันต้องมีมากพอที่จะไม่ทำให้เกิดอาการรุนแรง หรือลดโอกาสติดเชื้อซ้ำ หรือลดโอกาสการแพร่เชื้อได้มากๆ หรือ ลดโอกาสที่เชื้อจะอยู่ในร่างกายได้นาน และร้อยละของคนมีภูมิต้องมากพอที่จะลดโอกาสการระบาดแล้วมีอาการรุนแรง (ไม่ใช่ป้องกันการระบาด เพราะป้องกันไม่ได้กับวัคซีนที่ไม่ได้ป้องกันโรค) ดังนั้น ในขณะที่วัคซีนโควิด 19 ยังป้องกันการติดเชื้อไม่ได้ดีนัก แค่ลดความรุนแรง ต้องเร่งนำเข้าวัคซีนที่มีประสิทธิภาพ เช่น วัคซีนแบบพ่น ประชาชนเข้าถึงง่าย มาใช้ร่วมด้วย
1.2) ต้องมีการประเมินระดับความร่วมมือในการดำเนินตามมาตรการหลักในการป้องกันการติดเชื้อด้วย (Universal prevention และ Covid-free setting) เพราะเป็นมาตรการหลักที่ตัดช่องทางการแพร่โรค หากไม่ได้รับความร่วมมือที่ดี >80% ของประชากร หรือ สถานบริการ ก็น่าจะเกิด epidemic ได้อีกเป็นครั้งคราว ใหญ่เล็กขึ้นกับลักษณะสถานบริการหรือกิจกรรมการรวมตัวกัน
1.3) ต้องมีการประเมินความเสี่ยงของประชากร โดยอาศัยข้อมูลทางระบาดวิทยาในพื้นที่ บริบททางสังคม วัฒนธรรมการดำเนินชีวิต หรือปัจจัยทางสังคมอื่นใดที่มาเอื้อให้ประชาชนมีความเสี่ยงต่อการสัมผัสโรค
2 SARS-CoV-2 (เชื้อก่อโรคโควิด) (คาดเดาได้ยาก และต้องเฝ้าดูการกลายพันธุ์)
2.1) ต้องพิจารณาถึงอัตราการแพร่โรค (R0 หรือ transmission rate) ถ้าแพร่โรคได้มาก แต่ไม่รุนแรง ไม่เพิ่มภาระทางด้านสาธารณสุข ก็น่าจะรับได้ หาก แต่ถ้าแพร่โรคได้น้อยคน แต่รุนแรงก็ยากจะรับไหว
2.2) ต้องพิจารณาอัตราป่วยตาย (case-fatality rate) รวมถึงกลุ่มอายุที่มีความเสี่ยงในการเสียชีวิต และการได้รับวัคซีนในการลดความรุนแรงของกลุ่มอายุเสี่ยงนั้นด้วย ถ้าคนแก่เยอะ ไม่ได้รับวัคซีนมากหลายคน ติดเชื้อมานอนโรงพยาบาลกันมาก ตายกันเยอะ ก็ไม่น่าจะเป็นโรคประจำถิ่นในพื้นที่นั้นแล้วในระดับพื้นที่ แต่ถ้าในภาพใหญ่ ต้องมีมาตรการเฉพาะพื้นที่ลงไปจัดการด้วย
2.3) ต้องดูอุบัติการณ์ (Incidence) เพราะบอกความเสี่ยงของของโรค การเกิดโรคในพื้นที่นั้นๆ หากมากกว่าปกติที่เคยเป็นในช่วงใดช่วงหนึ่งของปี ก็ให้พิจารณาถึง ฤดูกาล กิจกรรมทางสังคมร่วมด้วย
2.4) การกลายพันธุ์ของเชื้อ ซึ่งแน่นอนว่าต้องไม่กลายพันธุ์แล้วมีความรุนแรงในการก่อโรคมากขึ้นทั้งในระยะสั้นและระยะยาว จำต้องเฝ้าดูต่อไป หากมีการระบาดก็ให้ประกาศเป็นการระบาดเฉพาะสายพันธุ์นั้น ในแง่ของไวรัสวิทยา [ดร.อนันต์ จงแก้ววัฒนา กรุณาชี้แนะไว้] อีกประการคือ การวิวัฒนาการของสายพันธุ์ต้องเป็นในลักษณะ Selection (Imbalance phylogenetic tree) จึงจะเป็น endemic (รูปที่ 1A และ รูปที่ 2) เพราะการกลายพันธุ์ของไวรัสเป็นไปในลักษณะกลายพันธุ์รุ่นสู่รุ่น ติดง่ายและเร็วขึ้น แต่ความรุนแรงลดลง แต่หากเป็น No selection (Balance phylogenetic tree) (รูปที่ 1B และ รูปที่ 3)จะเป็นวิวัฒนาการที่คาดเดาได้ยากในธรรมชาติของเชื้อ ซึ่งอาจจะรุนแรงก็ได้
2.5) การดำเนินโรคทั้งในระยะสั้นและระยะยาว หากมีภาวะแทรกซ้อนที่ไม่คืนกลับ หรือ ทำให้ทุกข์ทรมานนาน ทั้งนี้อาจจะขึ้นกับสายพันธุ์ที่กลายไปด้วย ก็พิจารณาประกาศเป็นโรคระบาดเฉพาะสายพันธุ์นั้นๆ
3) Environment (สิ่งแวดล้อม)
3.1) ต้องมีการประเมินความเสี่ยงทางสิ่งแวดล้อม บริบททางสังคม วัฒนธรรมการดำเนินชีวิต หรือปัจจัยทางสังคมอื่นใดที่มาเอื้อต่อการสัมผัสโรค แม้นว่าประชากรจะมีการป้องกันตัวเองดีแล้ว ก็อาจจะสัมผัสโรคได้อีก ซึ่งถ้าควบคุมได้ การจะให้เป็นโรคประจำถิ่นก็ง่ายมาก ซึ่งไทยเราพยายามสร้างวัฒนธรรมการดำเนินชีวิตแบบใหม่คือ New normal อยู่แล้ว แต่ถ้าประชาชนไม่ร่วมมือ (ข้อ 1.3) ก็ต้องบังคับใช้กฎหมายควบคู่ด้วย
3.2) การบังคับใช้กฎหมายทั้งระดับบุคคลและสถานบริการ องค์กร ชุมชน ยังจำเป็นในช่วงเปลี่ยนผ่าน เพราะจะทำให้ข้อ 1) เป็นปัจจัยที่กำหนดจับวางได้ และ ข้อ 2) มีผลทางตรงกับประชากรที่มีความเสี่ยงไปทำให้เชื้อมันอยู่ในสังคมได้ลดลง (ผลทางอ้อมต่อเชื้อ) หากมีกฎหมาย หรือระเบียบข้อบังคับ ใดที่ช่วยลดการแพร่โรค
เมื่อโควิดเป็นโรคประจำถิ่นไปเสียแล้ว จะเกิดอะไรขึ้น
1) ไวรัสยังคงอยู่กับเรา ไม่ได้หายไปไหน เพียงแต่อาจจะไม่ชุกชุมมากมายอย่างตอนระบาดเป็นวงกว้าง
2) ผู้ติดเชื้อจะยังคงมีอยู่ ในปริมาณที่ระบบสาธารณสุขสามารถรองรับได้
3) เมื่อทุกคนฉีดวัคซีนแล้ว การจัดการก็จะเหมือนกับไข้หวัดใหญ่ตามฤดูกาล อาจจะมีผู้ป่วยก็จะเกิดขึ้นมากในหน้าฝน หน้าหนาว และจำนวนผู้ป่วยลดลงในหน้าร้อน
4) การรักษาพยาบาล น่าจะเอาอยู่ ลดความรุนแรง ลดการเสียชีวิต ได้ดีเหมือนอย่างในไข้หวัดใหญ่
5) ประชาชนอาจจะต้องระวังตัวมากขึ้นในการเคร่งครัดในมาตรการ โดยเฉพาะในฤดูการที่มีการระบาด เน้น Distancing; Masking; Hand washing; (ATK) Testing และ Vaccine อาจจะฉีดกันทุกปีต่อจากนี้
6) รัฐอาจจะไม่บังคับหรือเข้มงวดมากกับการบังคับให้ WFH หรือ การคัดกรองไข้และอาการ หรือ การจัดกิจกรรมรวมตัวกัน รวมถึงการสวมหน้ากากในที่สาธารณะ หรือขณะใช้ระบบขนส่งมวลชนสาธารณะ
7) ประชาชนจะชั่งใจได้เองว่า จะป้องกันตนเองระดับไหน จะปฏิบัติตนอย่างไร ตามมาตรการที่เคยเรียนรู้มาก่อนหน้าในช่วงระบาดหนัก เช่น ลดการไปร่วมกิจกรรมการรวมตัวกับคนหมู่มาก เป็นต้น
บทความโดย ดร.นพ.ภพกฤต ภพธรอังกูร แพทย์ระบาดวิทยา
คำแนะนำ/ แนวทาง/ คู่มือที่เกี่ยวข้องกับ COVID-19
|
|
| ||||||||||||||||||
|
|
| ||||||||||||||||||
|
|
| ||||||||||||||||||
|
|
| ||||||||||||||||||
|
|
| ||||||||||||||||||
|
|
| ||||||||||||||||||
|
| ||||||||||||
|
| |||||||||||||